Factores asociados a falla en el trasplante de córnea
En este estudio, Vidaurrazaga-Sosa et al., analizan los factores clínicos asociados al rechazo de trasplante de córnea previo y posterior a cirugía. El trasplante de córnea, una práctica quirúrgica con más de un siglo de historia a nivel mundial, se realiza de manera frecuente y tiene una tasa de éxito mayor en comparación con otros tipos de trasplantes de órganos.
En la investigación realizada en el noroeste del país, se llevó a cabo un estudio descriptivo, transversal y analítico, donde se incluyeron pacientes sometidos a trasplante de córnea de entre 15 y 88 años, de cualquier género, con un seguimiento mínimo de 8 meses. Los trasplantes evaluados fueron 130 y se excluyeron aquellos con fines tectónicos.
Los resultados revelaron una tasa de rechazo del 31 % (40 pacientes), destacando un mayor riesgo en mujeres (21 casos: 16 %), pacientes con historial de trasplante previo, neovascularización en la córnea receptora y aquellos con glaucoma. Las principales patologías preoperatorias incluyeron la queratopatía bullosa (43 %), el leucoma corneal (25 %) y el queratocono (15 %). En lo que se refiere al comportamiento de la agudeza visual antes y después del trasplante, se mostró mejoría en 53 % de los casos a los 12 meses, empeoramiento en el 15 % y sin cambios en el 32 %.
La mayor parte de los rechazos se presentaron en el tercer trimestre postoperatorio. Cabe destacar que, la neovascularización corneal, particularmente en los cuatro cuadrantes, se manifestó como un factor de riesgo crítico, subrayando la importancia de una evaluación preoperatoria exhaustiva.
La presencia de queratocono se identificó como un factor protector contra la falla del trasplante de córnea, lo que se coloca como un diagnóstico de buen pronóstico. En relación a estos resultados, la asociación significativa entre la neovascularización y el rechazo es un hecho conocido y nos orilla a resaltar la complejidad de este fenómeno, ya que, la neovascularización no solo sirve como un marcador de respuesta inflamatoria, sino que también puede desencadenar eventos inmunológicos adversos. Este hallazgo refuerza la necesidad de implementar enfoques terapéuticos específicos para la inhibición de la angiogénesis.
De acuerdo con la temporalidad del rechazo, es raro que se manifieste dentro de las 2 primeras semanas; sin embargo, puede presentarse tan tardíamente como 20 años después. En este artículo, el rechazo se manifestó más frecuentemente en el tercer trimestre (33 % de los casos), lo cual difiere con Gittins-Núñez et al., quienes lo reportaron de forma más temprana durante el primer trimestre tras la cirugía.
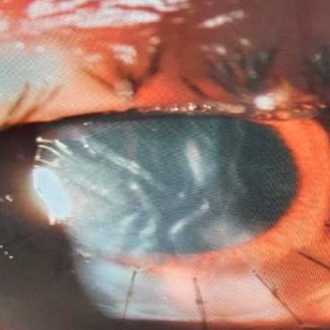
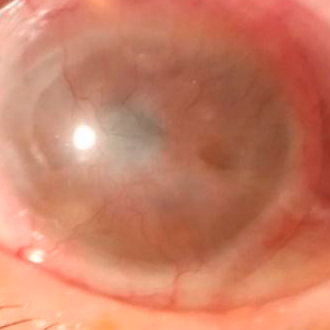
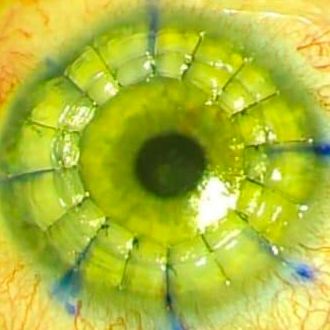
A pesar de la falta de vascularidad y el privilegio inmunitario de la córnea, alrededor del 30% de los pacientes experimentan episodios de rechazo y un 5% – 7% enfrentan la falla del injerto.
Con base en estos resultados, sería conveniente indagar en la ocurrencia del rechazo, ya que estos aparentes picos de presentación plantean interrogantes sobre la dinámica inmunológica específica. Asimismo, esta variabilidad resalta la necesidad de una vigilancia continua y a largo plazo después del trasplante, con el fin de otorgar el tratamiento de forma oportuna en caso de que se requiera.
La identificación de factores clásicos como la neovascularización corneal, antecedentes de trasplante de córnea y la presencia de glaucoma, confirma lo conocido en la literatura: se requieren estudios prospectivos y de seguimiento para una comprensión más precisa y estandarizada de la evolución clínica post-trasplante de córnea. La información obtenida ayudaría a orientar estrategias preventivas y de manejo personalizadas, reforzando la importancia de controlar y minimizar la neovascularización de forma preoperatoria.
El estudio, aunque retrospectivo, proporciona una contribución al entendimiento de los factores que impactan el éxito a largo plazo de los trasplantes de córnea y sugiere mejoras en la práctica clínica. En conclusión, sería oportuno en investigaciones posteriores considerar la inclusión de mayor número de casos, la exploración de otros posibles factores como características específicas del donante y técnica quirúrgica. Desde una perspectiva clínica, estos hallazgos reafirman la necesidad de una evaluación minuciosa de los factores de riesgo antes del trasplante, así como el diseño de intervenciones preventivas y de seguimiento personalizadas.
[1]. Vidaurrazaga-Sosa Gilda M., Bravo-Ramírez Karla D., Ornelas-Aguirre José M. Factores asociados a falla en el trasplante de córnea. Rev. mex. Oftalmol. [Internet]. 2022 feb [consultado 2024 feb 03]; 96 (1): 22-26.

