Dra. Adriana Gómez Céspedes, Dra. Thamar Gómez Villegas
El edema macular diabético (EMD) es una manifestación o complicación frecuente de la retinopatía diabética (RD), que puede ocasionar baja visual y/o discapacidad visual en pacientes diabéticos, tanto en el tipo 1 como en el tipo 2. Se genera por el desbalance metabólico y la falta de control glucémico (azúcar) estricto por períodos prolongados, que producen daño a la microcirculación (capilares) de la retina. Este daño, a su vez, provoca isquemia (falta de circulación), hipoxia (falta de oxigenación) y extravasación (salida de suero, lípidos y proteínas de los vasos sanguíneos hacia el tejido de la retina), lo que ocasiona hinchazón (edema), inflamación y/o engrosamiento del área central de la retina (llamada mácula). La mácula es la encargada de funciones visuales finas como: leer, distinguir rostros y detalles en general, colores, etc. Tres de cada 10 pacientes con RD pueden presentar EMD a lo largo de su enfermedad.
La RD suele ser asintomática en sus etapas iniciales, mientras que el EMD suele generar síntomas que pasan desapercibidos en un principio (de ahí que las revisiones preventivas sean fundamentales). Los síntomas más frecuentes o marcados, a medida que avanza la enfermedad, consisten en: visión borrosa u oscura, falta de enfoque o poca nitidez, pérdida de visión parcial o áreas del campo visual oscuras, presencia de “manchas” fijas o móviles (“moscas volantes” o “flotadores”), visión distorsionada, dificultad o incapacidad para leer, distinguir rostros, etc.
Para la detección temprana de la RD y el EMD es fundamental que todas las personas a las que se diagnostica la enfermedad de Diabetes Meillutus acudan con un oftalmólogo para una consulta de especialidad, con revisión y exploración de fondo de ojo. A partir de esta valoración, deberán acudir cada año a una cita de control para vigilar que no aparezcan complicaciones. En caso de ser diagnosticados con RD y/o EMD, deberán tener un seguimiento periódico que definirá su oftalmólogo según la etapa de la enfermedad y grado de daño. Es muy posible que también se requieran tratamientos oftalmológicos de retina.
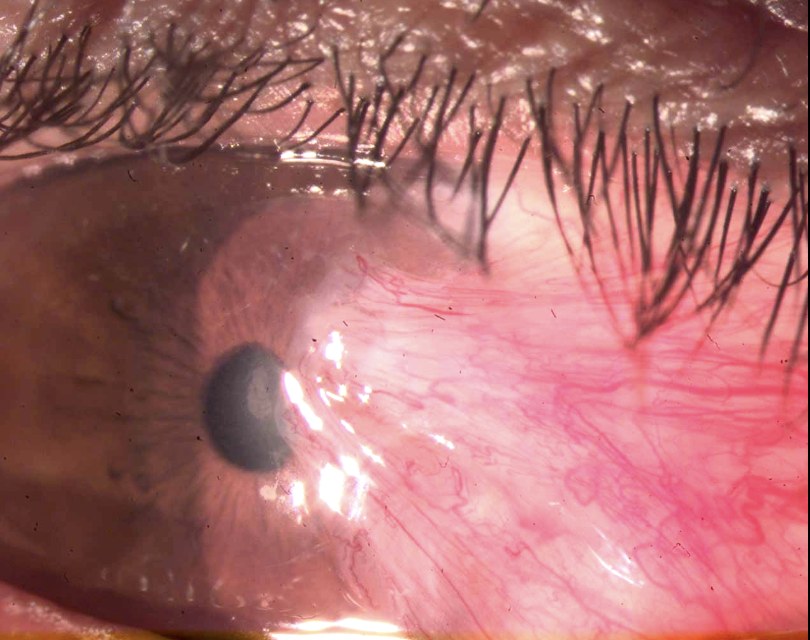
Además de la revisión clínica que hace un oftalmólogo en la consulta, existen diferentes estudios oftalmológicos que pueden ayudar al diagnóstico y detección temprana de ambas condiciones. Los estudios de rutina son: 1) Fotografías de fondo de ojo con cámaras especiales. 2) Tomografía de coherencia óptica (OCT) de retina para ver y analizar la estructura interna de los tejidos de la retina. 3) Angiografía con fluoresceína para estudiar la circulación. Gracias a los estudios se pueden identificar las diferentes lesiones que caracterizan a la RD y el EMD, como son microhemorragias (sangrados), microaneurismas (lesiones tipo “chipotes” en los vasos sanguíneos), exudados (depósitos de grasa y proteína en el tejido de la retina), neovascularización (vasos sanguíneos anormales e inmaduros), isquemia, entre otras.
Finalmente, es importante recalcar que existen muchos tratamientos oftalmológicos para el EMD, como lo son las inyecciones intraoculares (terapia antiangiogénica, esteroides, etc.), terapias con láser y procedimientos quirúrgicos. A nivel sistémico, es fundamental un control estricto de la diabetes y cualquier otra condición asociada (obesidad, hipertensión arterial sistémica, dislipidemia, etc.) ya que si no existe un control estricto de glucosa y otras enfermedades, los tratamientos a nivel ocular son menos efectivos e incluso pueden tener una nula respuesta.